COLONNE CERVICALE
La colonne vertébrale est composée d'une série d'os (vertèbres) et de disques. Ces derniers sont des coussinets placés entre chaque vertèbre permettant les mouvements en les amortissant. Les vertèbres entourent la moelle épinière et la protègent des dommages. Les nerfs se ramifient de la moelle épinière et sont distribués dans le reste du corps, ce qui permet la communication entre le cerveau et le corps. Le cerveau va ainsi envoyer des commandes le long de la moelle épinière et des nerfs pour faire bouger les muscles. Les nerfs envoient également des informations telles que la douleur et la température du corps vers le cerveau.
Plus en particulier, la colonne cervicale est la partie de la colonne vertébrale située dans notre cou. Celle-ci doit-être mobile et souple mais aussi solide afin de protéger la moelle épinière et les nerfs qui la traversent.
Le point commun des solutions chirurgicales est de libérer la compression sur la racine nerveuse ou la moelle épinière responsable des douleurs ou des signes neurologiques.
Les sources de compression peuvent être un morceau de disque (hernie discale), un ostéophyte (arthrose, sténose foraminale, canal cervical étroit), une calcification des ligaments (canal cervical étroit), voire un fragment d’os (fracture) ou une lésion infectieuse (abcès) ou tumorale.
- HERNIE DISCALE CERVICALE
- CANAL CERVICAL ÉTROIT ET MYÉLOPATHIE
- FRACTURES DE COLONNE, INSTABILITÉ SUR TUMEURS PRIMITIVES OU MÉTASTASES OSSEUSES
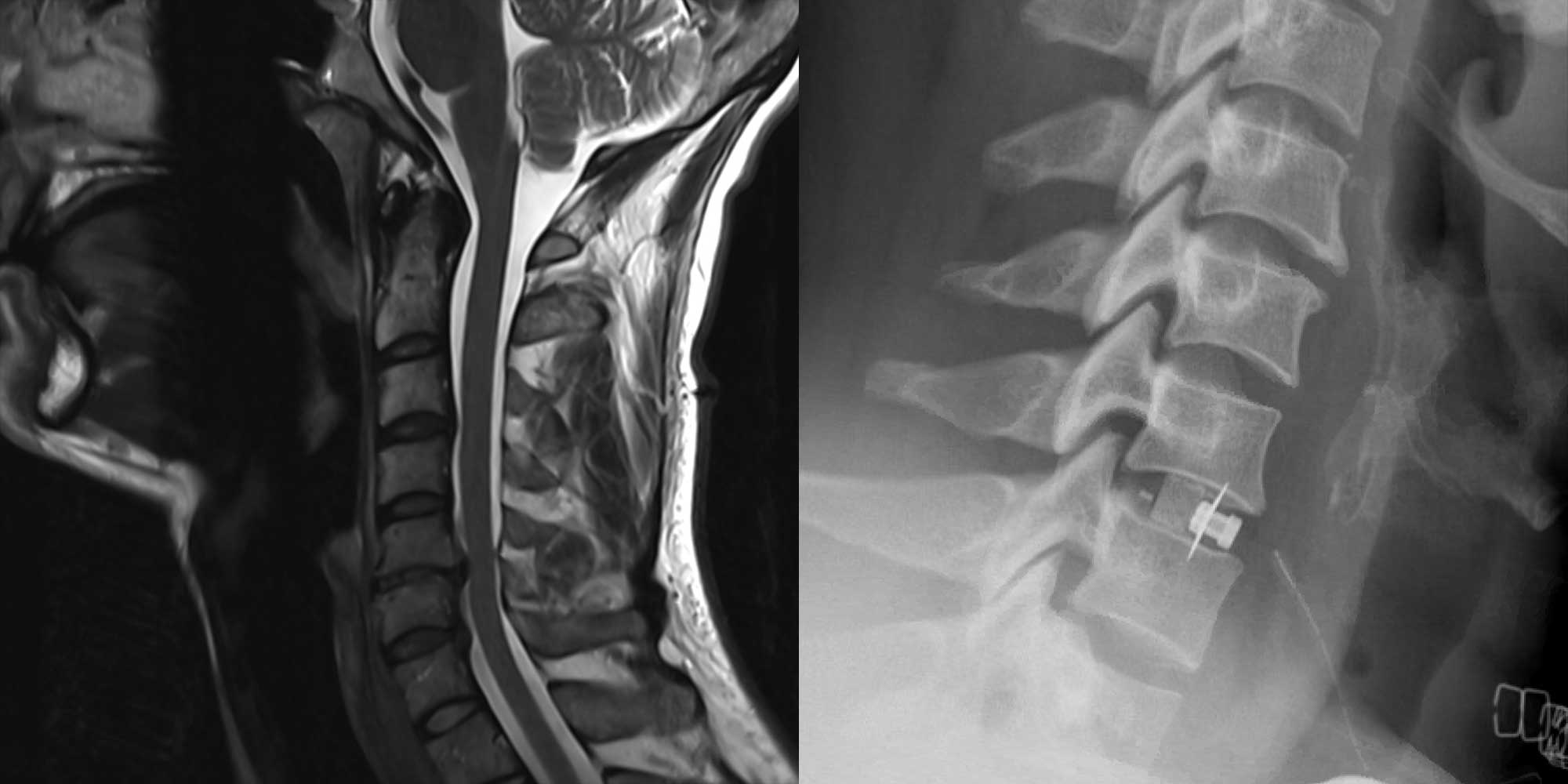
Définition et symptômes
On parle d’hernie discale cervicale lorsqu’une partie du disque, coussinet entre chaque deux vertèbres cervicales, sors dans l'espace occupé par la racine des nerfs et la moelle épinière, le canal rachidien, et les comprime.
Les symptômes d’appel les plus fréquents sont la douleur (nuque/omoplates ou irradiant dans l’épaule/bras/doigts), les paresthésies (picotements ou fourmillements voire sensation de décharges électriques ou de brûlures), les pertes de force (parésie, paralysie) ou des difficultés à marcher et perte d’équilibre et de coordination. La douleur qui irradie dans le bras est un des éléments qui fait penser à une hernie discale cervicale ou de l'arthrose cervicale. Ces deux causes provoquent à peu près les mêmes symptômes et sont traitées de manière similaire.
Causes et prévention
L'âge mène à l'usure de la colonne cervicale, de même que les efforts ou mouvements brusques ou répétitifs. La génétique, notamment des disques et vertèbres peut aussi entraîner une prédisposition chez certaines personnes à développer une hernie discale.
La prévention peut passer par les points suivants :
Exercice physique : le gainage et l'exercice régulier sont fondamentaux et peuvent vous-être après par votre physio ou entraineur.
Hygiène posturale : la pression sur les disques peut être amoindrie par des étirements et maintien d’une bonne posture.
Maintien du poids corporel et bonne hydratation.
Traitements
Le traitement conservateur englobe du repos, des médicaments adaptés et une physiothérapie. Après quelques jours / quelques semaines environ 65% des patients peuvent avoir une amélioration avec cette approche en 4-6 semaines.
Des infiltrations ou injection de corticoïdes sous contrôle radioscopique ou scannographique peuvent également être proposées. Elles permettent d'agir directement autour des nerfs ou point douloureux et peuvent être très bénéfiques, et ne doivent pas être répétées sans l'avis préalable d'un chirurgien du dos. Environ 75% des patients vont aussi répondre positivement à ce geste, bien que certains seulement d’une manière transitoire pour une période limitée.
Une intervention chirurgicale est toutefois indiquée dans les cas suivants:
- des douleurs persistantes et très intenses malgré un traitement adapté
- une paralysie subite, une faiblesse sévère ou des troubles sensitifs du membre supérieur
- la présence de signes cliniques de souffrance de la moelle épinière (faiblesse des membres inférieurs et supérieurs)
Elle consiste à retirer la partie du disque qui comprime les nerfs et, dans certains cas, à la remplacer par une cage qui fusionne deux vertèbres (implant entre deux vertèbres) ou par une prothèse qui maintient la mobilité du segment opéré. Ceci implique une incision à l'avant du cou. Un ou plusieurs disques cervicaux peuvent être traités par cette approche. Elle est réalisée sous anesthésie générale et permet généralement aux patients de rentrer chez eux dans les deux à trois jours suivant la chirurgie. Une plaque avec des vis peut être utilisée sur le devant des corps vertébraux adjacents pour les soutenir.
Le but de la décompression est de supprimer les symptômes douloureux ou neurologiques et de permettre potentiellement une récupération de la lésion du nerf ou de la moelle tout en garantissant la stabilité de la colonne après l’opération et autorisant le retour aux activités sociales, professionnelles et de loisirs.
Quelles sont les complications possibles ?
Les complications suivantes peuvent survenir :
- 3-9 % des cas, des difficultés à avaler (dysphagie) suite à la mobilisation de l’œsophage durant l’intervention. Elles sont généralement transitoires et durent environ une semaine.
- 1-2 % des cas, des nerfs peuvent être lésés entraînant des troubles sensitifs et moteurs de manière transitoire ou définitive (cas rares).
- 1-2% des cas, un hématome peut se former sur le site de l’opération. Celui-ci peut provoquer des troubles de la déglutition et une gêne respiratoire par compression de l’œsophage et de la trachée. Dans ce cas, une réintervention est nécessaire.
- 1-3 % des cas, une atteinte des nerfs sympathiques à proximité de la colonne cervicale peut entraîner une sécheresse du visage avec une chute de la paupière du côté atteint.
- 2% des cas, des troubles de la voix (voix rauque) peuvent survenir. Ils sont provoqués par une irritation du nerf laryngé récurrent (nerf des cordes vocales) pendant l’intervention. Ils sont généralement transitoires.
- < 1% des cas, une infection superficielle ou profonde du site opératoire peut se développer. Cette complication est traitée efficacement par un antibiotique. Parfois, une réintervention est nécessaire.
Dans 90% des cas, elle supprime en quelques jours les douleurs dans le bras et favorise la récupération. Néanmoins, dans certaines situations, des douleurs au niveau de la nuque, une faiblesse du bras ou des fourmillements peuvent persister.
Séjour, Suites opératoires et Suivi
La durée de convalescence et le délai de retour aux activités dépendent du type de pathologie, de la technique chirurgicale utilisée et des spécificités de chaque patient. Dans tous les cas, un agenda personnalisé de reprise progressive des activités vous sera proposé.
Il est important d’arrêter, au plus tard sept jours avant votre admission, toute prise de médicament agissant sur la fluidité du sang ou contenant de l’acide acétylsalicylique (par exemple Aspirine®, Plavix®, Sintrom®). Consultez votre médecin traitant ou votre cardiologue pour adapter un traitement de substitution.
Lors de la consultation avant l’intervention, signalez à votre neurochirurgien et à votre anesthésiste si vous souffrez d’une allergie et remettez la liste de vos médicaments.
La veille et le matin de l’intervention, il est indispensable de vous doucher (cheveux inclus) avec le savon désinfectant, de bien vous rincer et sécher. A votre entrée, n’oubliez pas de signaler à l’infirmier·e si vous avez des problèmes de constipation. Ce point fait l’objet d’une attention particulière durant votre hospitalisation.
Le jour même de l’intervention
Vous bénéficiez de soins rapprochés en salle de réveil avant d’être transféré dans votre chambre. L’équipe soignante répond à vos questions, coordonne et prodigue les soins liés à votre état de santé et veille à votre confort. N’hésitez pas à l’interpeller au besoin.
Une infirmière vous fait boire un peu d’eau pour contrôler la déglutition. Il évalue régulièrement la douleur avec vous et ajuste, en accord avec le médecin de l’unité, votre traitement. Signalez toute douleur ou inconfort à l’équipe.
Toutes les quatre heures, de jour comme de nuit, l’infirmière teste, pendant 48 heures, votre sensibilité et votre motricité des bras et des jambes.
Le premier jour après l’intervention
Sur le plan alimentaire : un régime liquide froid pour favoriser une déglutition sans douleur est commencé. Il peut se poursuivre le deuxième jour. Par la suite, vous reprenez votre régime habituel.
Un contrôle radiographique : il est effectué avant la reprise de la marche pour visualiser le positionnement de la cage ou de la prothèse.
Le premier lever : après votre petit-déjeuner, une infirmière vous aide à vous asseoir au bord du lit. Vous réalisez le lever en bloc selon les dessins ci-dessous, puis on vous accompagne en fauteuil jusqu’au lavabo pour votre toilette.
Le physiothérapeute évalue votre marche et vous donne les consignes pour les gestes et postures à adopter.
Vous pouvez tourner la tête de chaque côté. Des petites amplitudes sont autorisées, mais pas de mouvements brusques.
Votre sortie est envisageable à partir du deuxième jour après l’opération. Pour votre retour à domicile, il est préférable qu’un de vos proches soit présent. Selon votre état de santé, le médecin peut vous prescrire des soins à domicile.
Lors de la sortie, l’équipe soignante vous remet un dossier comprenant le certificat médical, l’ordonnance, l’avis de sortie et le rendez-vous en ambulatoire pour vos pansements.
Quand pouvez-vous vous doucher?
Si le chirurgien a utilisé des fils ou des agrafes, ils seront enlevés à partir du 7ème jour post-opératoire selon l’état de la plaie ou au 14ème jour s’il s’agit d’une réintervention. Une fois les fils retirés, vous n’avez plus besoin de pansement et vous pouvez prendre une douche, mais pas de bain pendant quatre semaines.
Si le chirurgien a utilisé de la colle (Dermabond prineo), vous pouvez vous doucher, car le pansement transparent utilisé est imperméable. Il est laissé en place pendant 14 jours.
Les bains et la piscine ne sont pas autorisés dans le mois qui suit l’intervention et tant qu’il y a des croûtes.
Par la suite, évitez de vous frotter ou de gratter la cicatrice. N’appliquez aucune pommade, crème ou huile à cet endroit.
Comment se passe la suite?
Pendant les six premières semaines après l’opération, suivez les conseils donnés par les physiothérapeutes et:
- Bougez chaque jour selon les techniques apprises
- Tournez-vous sur le côté d’un bloc et redressez-vous en maintenant le dos droit lors du lever du lit
- Gardez la tête droite pour vous raser et vous brosser les dents (utiliser un gobelet)
- Limitez le port de charge à 5 kilos au maximum et portez au plus près du corps
- Lavez-vous les cheveux en position debout (douche)
- Marchez en évitant les terrains accidentés
- Évitez les mouvements brusques de la nuque et des bras
- Respectez la position allongée sur le dos lors des activités sexuelles.
- Gardez le tronc et la tête droite. Les avants-bras reposent sur le bureau et l’écran se trouve à la hauteur du regard.
- Restez debout pour vous laver
- Portez une charge inférieure à 5 kg calée contre vous
- Pliez les jambes pour ramasser un objet au sol
- Gardez le dos droit
Quand reprenez-vous vos activités ?
Ne conduisez pas votre véhicule pendant les quatre à six premières semaines. Durant cette période, vous pouvez vous déplacer comme passager pour des courts trajets en voiture ou utiliser les transports en commun.
La reprise de votre activité professionnelle et du sport est décidée en fonction de votre évolution. Vous êtes en arrêt maladie pour une durée de six à huit semaines. La marche est conseillée, les autres sports pourront être repris après avis médical.
Visite médicale
Six à huit semaines après l’intervention, vous revoyez le Dr. Gondar en consultation pour un contrôle clinique et radiologique et, si besoin, il vous prescrit des séances de physiothérapie. Ce rendez-vous est organisé lors de votre sortie et est envoyé à domicile.
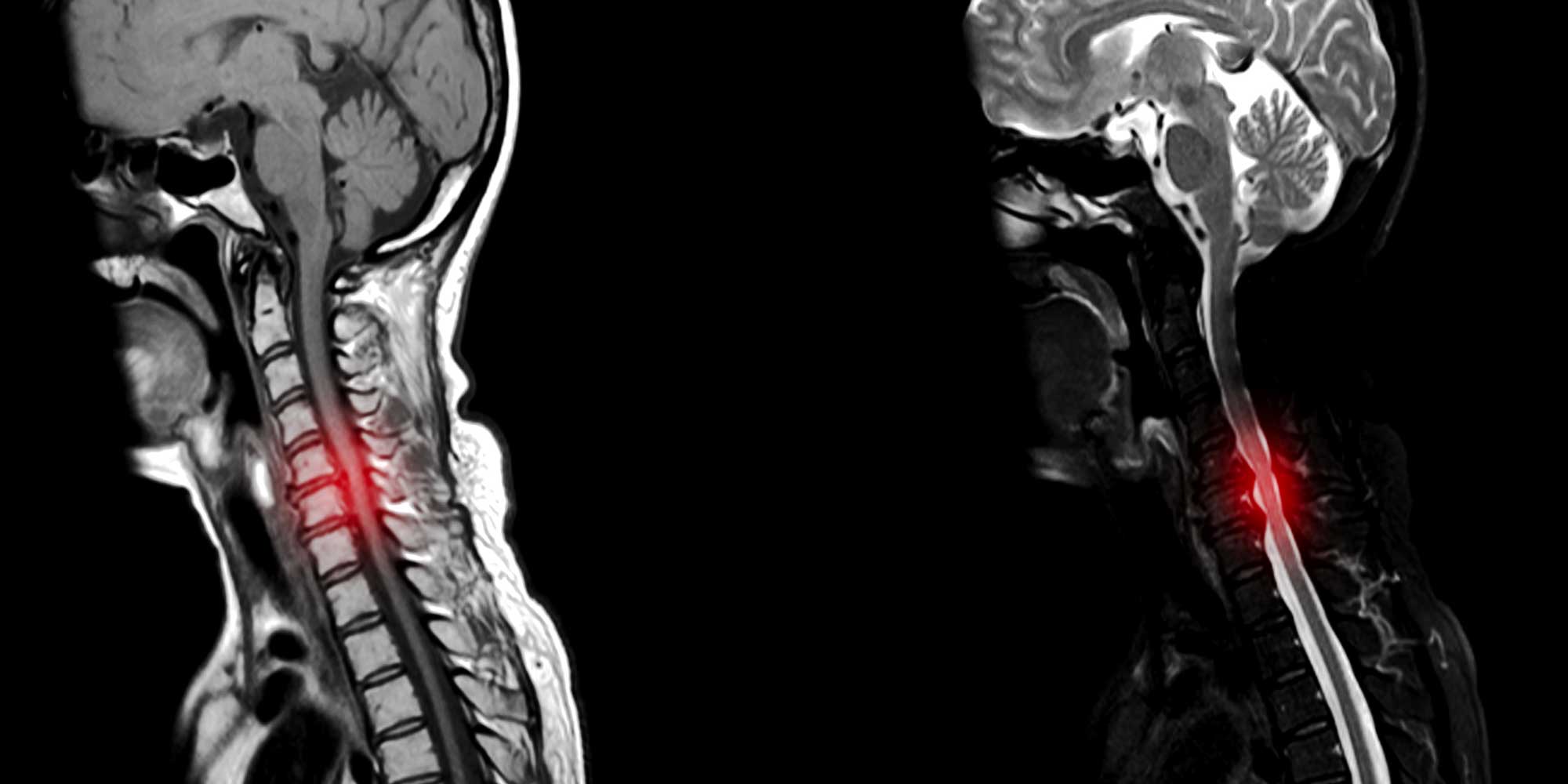
Définition et symptômes
Certaines personnes sont plus susceptibles à développer un canal cervical étroit en raison de leur diamètre de ce canal qui est plus petit que pour la moyenne des gens. Ce facteur congénital ce surajoute aux facteurs qui mènent à l’usure des disques et des articulations au niveau cervical- Ensembles, ils peuvent aussi lentement conduire à un rétrécissement progressif du canal médullaire et des trous de sortie des nerfs.
Les symptômes de cette maladie sont les mêmes que ceux exposés sur le chapitre « hernie discale cervicale ».
La moelle épinière transporte les signaux du cerveau vers notre corps pour nous permettre de bouger, mais permet aussi le transport de toutes nos sensations de notre corps au cerveau. Plus en détail pour la myélopathie, celle-ci se réfère à une souffrance de la moelle épinière avec perte de fonction dans les extrémités supérieures et inférieures secondaire à la compression de la moelle épinière dans le cou. Les patients sentent leurs mains plus maladroites, ils laissent tomber des objets plus souvent, ont des difficultés à boutonner leur chemise ou de la peine à écrire. Leur démarche peut devenir sensiblement instable. Parfois, ils sentent que leur cerveau ne sait pas exactement où leurs jambes sont dans le temps et dans l’espace. Dans les cas extrêmes, les patients peuvent développer une faiblesse et un engourdissement plus profond des bras et des jambes.
Cette condition a une tendance à s'aggraver avec le temps. Malheureusement, la chirurgie ne permet pas toujours de "revenir en arrière". Elle permet néanmoins de stopper la progression des symptômes.
Traitements
Le traitement conservateur englobe du repos, des médicaments adaptés et une physiothérapie. Après quelques jours / quelques semaines environ 65% des patients peuvent avoir une amélioration avec cette approche en 4-6 semaines.
Des infiltrations ou injection de corticoïdes sous contrôle radioscopique ou scannographique peuvent également être proposées. Elles permettent d'agir directement autour des nerfs ou point douloureux et peuvent être très bénéfiques, et ne doivent pas être répétées sans l'avis préalable d'un chirurgien du dos. Environ 75% des patients vont aussi répondre positivement à ce geste, bien que certains seulement d’une manière transitoire pour une période limitée.
Une intervention chirurgicale est toutefois indiquée dans les cas suivants:
- des douleurs persistantes et très intenses malgré un traitement adapté
- une paralysie subite, une faiblesse sévère ou des troubles sensitifs du membre supérieur
- la présence de signes cliniques de souffrance de la moelle épinière (faiblesse des membres inférieurs et supérieurs)
Elle consiste à retirer la partie du disque qui comprime les nerfs et, dans certains cas, à la remplacer par une cage qui fusionne deux vertèbres (implant entre deux vertèbres) ou par une prothèse qui maintient la mobilité du segment opéré. Ceci implique une incision à l'avant du cou. Un ou plusieurs disques cervicaux peuvent être traités par cette approche. Elle est réalisée sous anesthésie générale et permet généralement aux patients de rentrer chez eux dans les deux à trois jours suivant la chirurgie. Une plaque avec des vis peut être utilisée sur le devant des corps vertébraux adjacents pour les soutenir.
Le but de la décompression est de supprimer les symptômes douloureux ou neurologiques et de permettre potentiellement une récupération de la lésion du nerf ou de la moelle tout en garantissant la stabilité de la colonne après l’opération et autorisant le retour aux activités sociales, professionnelles et de loisirs.
Quelles sont les complications possibles ?
Les complications suivantes peuvent survenir :
- 3-9 % des cas, des difficultés à avaler (dysphagie) suite à la mobilisation de l’œsophage durant l’intervention. Elles sont généralement transitoires et durent environ une semaine.
- 1-2 % des cas, des nerfs peuvent être lésés entraînant des troubles sensitifs et moteurs de manière transitoire ou définitive (cas rares).
- 1-2% des cas, un hématome peut se former sur le site de l’opération. Celui-ci peut provoquer des troubles de la déglutition et une gêne respiratoire par compression de l’œsophage et de la trachée. Dans ce cas, une réintervention est nécessaire.
- 1-3 % des cas, une atteinte des nerfs sympathiques à proximité de la colonne cervicale peut entraîner une sécheresse du visage avec une chute de la paupière du côté atteint.
- 2% des cas, des troubles de la voix (voix rauque) peuvent survenir. Ils sont provoqués par une irritation du nerf laryngé récurrent (nerf des cordes vocales) pendant l’intervention. Ils sont généralement transitoires.
- < 1% des cas, une infection superficielle ou profonde du site opératoire peut se développer. Cette complication est traitée efficacement par un antibiotique. Parfois, une réintervention est nécessaire.
Dans 90% des cas, elle supprime en quelques jours les douleurs dans le bras et favorise la récupération. Néanmoins, dans certaines situations, des douleurs au niveau de la nuque, une faiblesse du bras ou des fourmillements peuvent persister.
Séjour, Suites opératoires et Suivi
La durée de convalescence et le délai de retour aux activités dépendent du type de pathologie, de la technique chirurgicale utilisée et des spécificités de chaque patient. Dans tous les cas, un agenda personnalisé de reprise progressive des activités vous sera proposé.
Il est important d’arrêter, au plus tard sept jours avant votre admission, toute prise de médicament agissant sur la fluidité du sang ou contenant de l’acide acétylsalicylique (par exemple Aspirine®, Plavix®, Sintrom®). Consultez votre médecin traitant ou votre cardiologue pour adapter un traitement de substitution.
Lors de la consultation avant l’intervention, signalez à votre neurochirurgien et à votre anesthésiste si vous souffrez d’une allergie et remettez la liste de vos médicaments.
La veille et le matin de l’intervention, il est indispensable de vous doucher (cheveux inclus) avec le savon désinfectant, de bien vous rincer et sécher. A votre entrée, n’oubliez pas de signaler à l’infirmier·e si vous avez des problèmes de constipation. Ce point fait l’objet d’une attention particulière durant votre hospitalisation.
Le jour même de l’intervention
Vous bénéficiez de soins rapprochés en salle de réveil avant d’être transféré dans votre chambre. L’équipe soignante répond à vos questions, coordonne et prodigue les soins liés à votre état de santé et veille à votre confort. N’hésitez pas à l’interpeller au besoin.
Une infirmière vous fait boire un peu d’eau pour contrôler la déglutition. Il évalue régulièrement la douleur avec vous et ajuste, en accord avec le médecin de l’unité, votre traitement. Signalez toute douleur ou inconfort à l’équipe.
Toutes les quatre heures, de jour comme de nuit, l’infirmière teste, pendant 48 heures, votre sensibilité et votre motricité des bras et des jambes.
Le premier jour après l’intervention
Sur le plan alimentaire : un régime liquide froid pour favoriser une déglutition sans douleur est commencé. Il peut se poursuivre le deuxième jour. Par la suite, vous reprenez votre régime habituel.
Un contrôle radiographique : il est effectué avant la reprise de la marche pour visualiser le positionnement de la cage ou de la prothèse.
Le premier lever : après votre petit-déjeuner, une infirmière vous aide à vous asseoir au bord du lit. Vous réalisez le lever en bloc selon les dessins ci-dessous, puis on vous accompagne en fauteuil jusqu’au lavabo pour votre toilette.
Le physiothérapeute évalue votre marche et vous donne les consignes pour les gestes et postures à adopter.
Vous pouvez tourner la tête de chaque côté. Des petites amplitudes sont autorisées, mais pas de mouvements brusques.
Votre sortie est envisageable à partir du deuxième jour après l’opération. Pour votre retour à domicile, il est préférable qu’un de vos proches soit présent. Selon votre état de santé, le médecin peut vous prescrire des soins à domicile.
Lors de la sortie, l’équipe soignante vous remet un dossier comprenant le certificat médical, l’ordonnance, l’avis de sortie et le rendez-vous en ambulatoire pour vos pansements.
Quand pouvez-vous vous doucher?
Si le chirurgien a utilisé des fils ou des agrafes, ils seront enlevés à partir du 7ème jour post-opératoire selon l’état de la plaie ou au 14ème jour s’il s’agit d’une réintervention. Une fois les fils retirés, vous n’avez plus besoin de pansement et vous pouvez prendre une douche, mais pas de bain pendant quatre semaines.
Si le chirurgien a utilisé de la colle (Dermabond prineo), vous pouvez vous doucher, car le pansement transparent utilisé est imperméable. Il est laissé en place pendant 14 jours.
Les bains et la piscine ne sont pas autorisés dans le mois qui suit l’intervention et tant qu’il y a des croûtes.
Par la suite, évitez de vous frotter ou de gratter la cicatrice. N’appliquez aucune pommade, crème ou huile à cet endroit.
Comment se passe la suite?
Pendant les six premières semaines après l’opération, suivez les conseils donnés par les physiothérapeutes et:
- Bougez chaque jour selon les techniques apprises
- Tournez-vous sur le côté d’un bloc et redressez-vous en maintenant le dos droit lors du lever du lit
- Gardez la tête droite pour vous raser et vous brosser les dents (utiliser un gobelet)
- Limitez le port de charge à 5 kilos au maximum et portez au plus près du corps
- Lavez-vous les cheveux en position debout (douche)
- Marchez en évitant les terrains accidentés
- Évitez les mouvements brusques de la nuque et des bras
- Respectez la position allongée sur le dos lors des activités sexuelles.
- Gardez le tronc et la tête droite. Les avants-bras reposent sur le bureau et l’écran se trouve à la hauteur du regard.
- Restez debout pour vous laver
- Portez une charge inférieure à 5 kg calée contre vous
- Pliez les jambes pour ramasser un objet au sol
- Gardez le dos droit
Quand reprenez-vous vos activités ?
Ne conduisez pas votre véhicule pendant les quatre à six premières semaines. Durant cette période, vous pouvez vous déplacer comme passager pour des courts trajets en voiture ou utiliser les transports en commun.
La reprise de votre activité professionnelle et du sport est décidée en fonction de votre évolution. Vous êtes en arrêt maladie pour une durée de six à huit semaines. La marche est conseillée, les autres sports pourront être repris après avis médical.
Visite médicale
Six à huit semaines après l’intervention, vous revoyez le Dr. Gondar en consultation pour un contrôle clinique et radiologique et, si besoin, il vous prescrit des séances de physiothérapie. Ce rendez-vous est organisé lors de votre sortie et est envoyé à domicile.
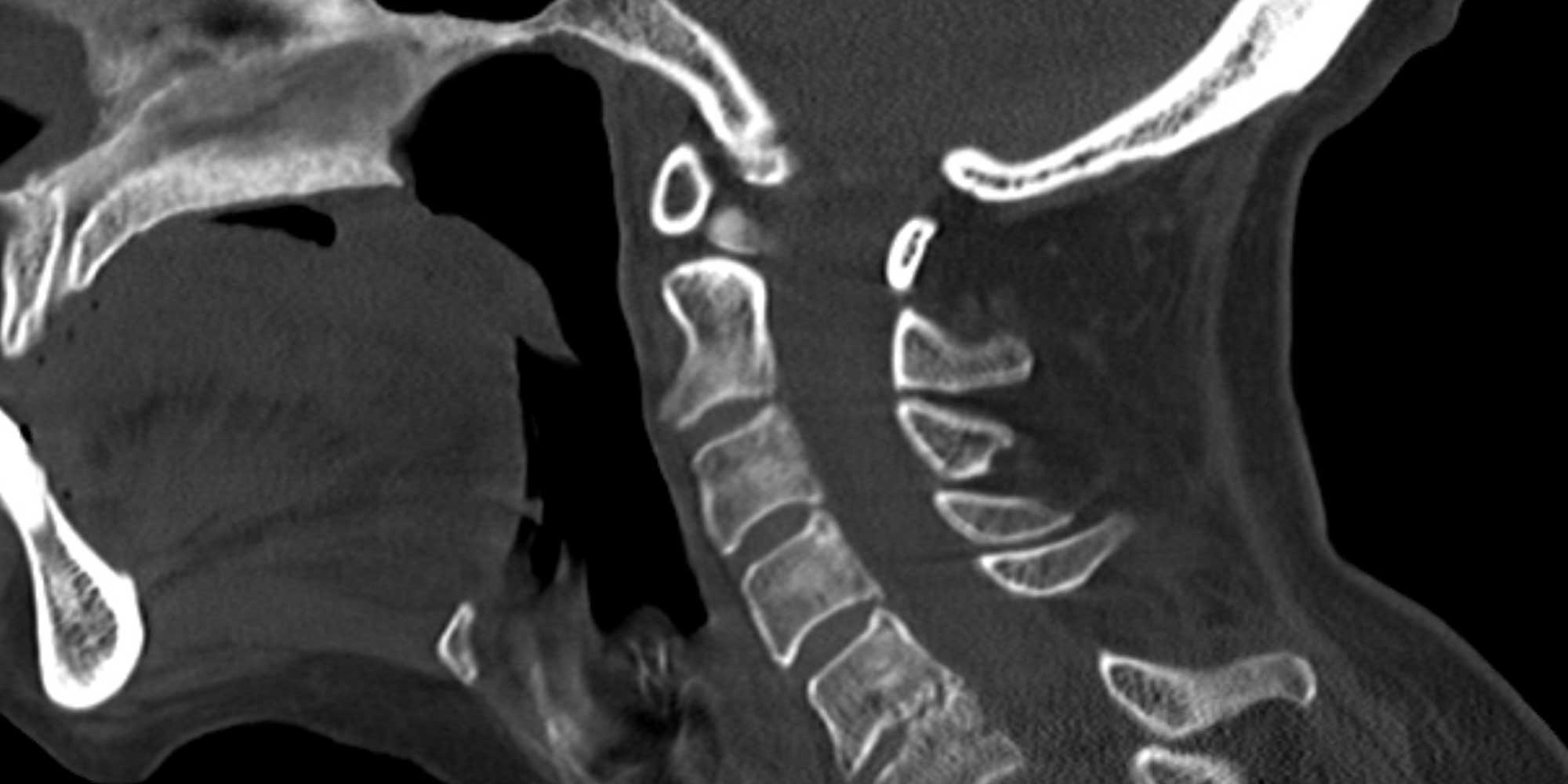
Définition et symptômes
Celles-ci surviennent lors d’un choc violent ou en cas de fragilité des os secondaire à une autre maladie. Les cas les plus fréquents comprennent des affaiblissements de l’os vertébral par des tumeurs primaires de la colonne ou par des métastases.
La solution chirurgicale est souvent nécessaire et comprends une stabilisation avec des vis et des plaques afin de garantir une immobilisation de tous les éléments de la colonne et d’empêcher un glissement éventuel comprimant la moelle et les nerfs.
Dans certains cas ou la perte de stabilité est mineure ou la qualité osseuse du patient est bonne, nous pouvons vous proposer une immobilisation par minerve cervicale accompagné d’un arrêt de toute activité physique, permettant à la colonne une guérison spontanée sur 2-6 mois.
Pour certaines tumeurs qui mettent en danger la moelle épinière et les nerfs en les comprimant, une libération du canal peut s’avérer nécessaire et vous sera proposée afin de garantir le maintien de fonction de ces structures vitales.
Traitements
Le traitement conservateur englobe du repos, des médicaments adaptés et une physiothérapie. Après quelques jours / quelques semaines environ 65% des patients peuvent avoir une amélioration avec cette approche en 4-6 semaines.
Des infiltrations ou injection de corticoïdes sous contrôle radioscopique ou scannographique peuvent également être proposées. Elles permettent d'agir directement autour des nerfs ou point douloureux et peuvent être très bénéfiques, et ne doivent pas être répétées sans l'avis préalable d'un chirurgien du dos. Environ 75% des patients vont aussi répondre positivement à ce geste, bien que certains seulement d’une manière transitoire pour une période limitée.
Une intervention chirurgicale est toutefois indiquée dans les cas suivants:
- des douleurs persistantes et très intenses malgré un traitement adapté
- une paralysie subite, une faiblesse sévère ou des troubles sensitifs du membre supérieur
- la présence de signes cliniques de souffrance de la moelle épinière (faiblesse des membres inférieurs et supérieurs)
Elle consiste à retirer la partie du disque qui comprime les nerfs et, dans certains cas, à la remplacer par une cage qui fusionne deux vertèbres (implant entre deux vertèbres) ou par une prothèse qui maintient la mobilité du segment opéré. Ceci implique une incision à l'avant du cou. Un ou plusieurs disques cervicaux peuvent être traités par cette approche. Elle est réalisée sous anesthésie générale et permet généralement aux patients de rentrer chez eux dans les deux à trois jours suivant la chirurgie. Une plaque avec des vis peut être utilisée sur le devant des corps vertébraux adjacents pour les soutenir.
Le but de la décompression est de supprimer les symptômes douloureux ou neurologiques et de permettre potentiellement une récupération de la lésion du nerf ou de la moelle tout en garantissant la stabilité de la colonne après l’opération et autorisant le retour aux activités sociales, professionnelles et de loisirs.
Quelles sont les complications possibles ?
Les complications suivantes peuvent survenir :
- 3-9 % des cas, des difficultés à avaler (dysphagie) suite à la mobilisation de l’œsophage durant l’intervention. Elles sont généralement transitoires et durent environ une semaine.
- 1-2 % des cas, des nerfs peuvent être lésés entraînant des troubles sensitifs et moteurs de manière transitoire ou définitive (cas rares).
- 1-2% des cas, un hématome peut se former sur le site de l’opération. Celui-ci peut provoquer des troubles de la déglutition et une gêne respiratoire par compression de l’œsophage et de la trachée. Dans ce cas, une réintervention est nécessaire.
- 1-3 % des cas, une atteinte des nerfs sympathiques à proximité de la colonne cervicale peut entraîner une sécheresse du visage avec une chute de la paupière du côté atteint.
- 2% des cas, des troubles de la voix (voix rauque) peuvent survenir. Ils sont provoqués par une irritation du nerf laryngé récurrent (nerf des cordes vocales) pendant l’intervention. Ils sont généralement transitoires.
- < 1% des cas, une infection superficielle ou profonde du site opératoire peut se développer. Cette complication est traitée efficacement par un antibiotique. Parfois, une réintervention est nécessaire.
Dans 90% des cas, elle supprime en quelques jours les douleurs dans le bras et favorise la récupération. Néanmoins, dans certaines situations, des douleurs au niveau de la nuque, une faiblesse du bras ou des fourmillements peuvent persister.
Séjour, Suites opératoires et Suivi
La durée de convalescence et le délai de retour aux activités dépendent du type de pathologie, de la technique chirurgicale utilisée et des spécificités de chaque patient. Dans tous les cas, un agenda personnalisé de reprise progressive des activités vous sera proposé.
Il est important d’arrêter, au plus tard sept jours avant votre admission, toute prise de médicament agissant sur la fluidité du sang ou contenant de l’acide acétylsalicylique (par exemple Aspirine®, Plavix®, Sintrom®). Consultez votre médecin traitant ou votre cardiologue pour adapter un traitement de substitution.
Lors de la consultation avant l’intervention, signalez à votre neurochirurgien et à votre anesthésiste si vous souffrez d’une allergie et remettez la liste de vos médicaments.
La veille et le matin de l’intervention, il est indispensable de vous doucher (cheveux inclus) avec le savon désinfectant, de bien vous rincer et sécher. A votre entrée, n’oubliez pas de signaler à l’infirmier·e si vous avez des problèmes de constipation. Ce point fait l’objet d’une attention particulière durant votre hospitalisation.
Le jour même de l’intervention
Vous bénéficiez de soins rapprochés en salle de réveil avant d’être transféré dans votre chambre. L’équipe soignante répond à vos questions, coordonne et prodigue les soins liés à votre état de santé et veille à votre confort. N’hésitez pas à l’interpeller au besoin.
Une infirmière vous fait boire un peu d’eau pour contrôler la déglutition. Il évalue régulièrement la douleur avec vous et ajuste, en accord avec le médecin de l’unité, votre traitement. Signalez toute douleur ou inconfort à l’équipe.
Toutes les quatre heures, de jour comme de nuit, l’infirmière teste, pendant 48 heures, votre sensibilité et votre motricité des bras et des jambes.
Le premier jour après l’intervention
Sur le plan alimentaire : un régime liquide froid pour favoriser une déglutition sans douleur est commencé. Il peut se poursuivre le deuxième jour. Par la suite, vous reprenez votre régime habituel.
Un contrôle radiographique : il est effectué avant la reprise de la marche pour visualiser le positionnement de la cage ou de la prothèse.
Le premier lever : après votre petit-déjeuner, une infirmière vous aide à vous asseoir au bord du lit. Vous réalisez le lever en bloc selon les dessins ci-dessous, puis on vous accompagne en fauteuil jusqu’au lavabo pour votre toilette.
Le physiothérapeute évalue votre marche et vous donne les consignes pour les gestes et postures à adopter.
Vous pouvez tourner la tête de chaque côté. Des petites amplitudes sont autorisées, mais pas de mouvements brusques.
Votre sortie est envisageable à partir du deuxième jour après l’opération. Pour votre retour à domicile, il est préférable qu’un de vos proches soit présent. Selon votre état de santé, le médecin peut vous prescrire des soins à domicile.
Lors de la sortie, l’équipe soignante vous remet un dossier comprenant le certificat médical, l’ordonnance, l’avis de sortie et le rendez-vous en ambulatoire pour vos pansements.
Quand pouvez-vous vous doucher?
Si le chirurgien a utilisé des fils ou des agrafes, ils seront enlevés à partir du 7ème jour post-opératoire selon l’état de la plaie ou au 14ème jour s’il s’agit d’une réintervention. Une fois les fils retirés, vous n’avez plus besoin de pansement et vous pouvez prendre une douche, mais pas de bain pendant quatre semaines.
Si le chirurgien a utilisé de la colle (Dermabond prineo), vous pouvez vous doucher, car le pansement transparent utilisé est imperméable. Il est laissé en place pendant 14 jours.
Les bains et la piscine ne sont pas autorisés dans le mois qui suit l’intervention et tant qu’il y a des croûtes.
Par la suite, évitez de vous frotter ou de gratter la cicatrice. N’appliquez aucune pommade, crème ou huile à cet endroit.
Comment se passe la suite?
Pendant les six premières semaines après l’opération, suivez les conseils donnés par les physiothérapeutes et:
- Bougez chaque jour selon les techniques apprises
- Tournez-vous sur le côté d’un bloc et redressez-vous en maintenant le dos droit lors du lever du lit
- Gardez la tête droite pour vous raser et vous brosser les dents (utiliser un gobelet)
- Limitez le port de charge à 5 kilos au maximum et portez au plus près du corps
- Lavez-vous les cheveux en position debout (douche)
- Marchez en évitant les terrains accidentés
- Évitez les mouvements brusques de la nuque et des bras
- Respectez la position allongée sur le dos lors des activités sexuelles.
- Gardez le tronc et la tête droite. Les avants-bras reposent sur le bureau et l’écran se trouve à la hauteur du regard.
- Restez debout pour vous laver
- Portez une charge inférieure à 5 kg calée contre vous
- Pliez les jambes pour ramasser un objet au sol
- Gardez le dos droit
Quand reprenez-vous vos activités ?
Ne conduisez pas votre véhicule pendant les quatre à six premières semaines. Durant cette période, vous pouvez vous déplacer comme passager pour des courts trajets en voiture ou utiliser les transports en commun.
La reprise de votre activité professionnelle et du sport est décidée en fonction de votre évolution. Vous êtes en arrêt maladie pour une durée de six à huit semaines. La marche est conseillée, les autres sports pourront être repris après avis médical.
Visite médicale
Six à huit semaines après l’intervention, vous revoyez le Dr. Gondar en consultation pour un contrôle clinique et radiologique et, si besoin, il vous prescrit des séances de physiothérapie. Ce rendez-vous est organisé lors de votre sortie et est envoyé à domicile.