COLONNE LOMBAIRE ET SACREE
La colonne vertébrale est composée de vertèbres et de disques. Ces derniers sont des coussinets placés entre chaque vertèbre permettant les mouvements en les amortissant.
On parle d’hernie discale lorsqu’une partie du disque intervertébral a glissé dans le canal rachidien qui contient la moelle épinière et les racines des nerfs.
Cette pathologie survient le plus souvent au niveau des dernières vertèbres lombaires, situées dans le bas du dos, parfois à l’occasion d’un effort ou d’un traumatisme même mineur. Elle peut alors entraîner une compression et une inflammation des nerfs lombaires.
D’autres maladies telles que tumeurs, fractures ou infections peuvent aussi survenir au niveau lombo-sacré. Elles restent tout de même moins fréquentes.
- HERNIE DISCALE LOMBAIRE
- HERNIES DISCALES FORAMINALES ET EXTRA-FORAMINALES
- CANAL LOMBAIRE ÉTROIT/STÉNOSE LOMBAIRE
- DISCOPATHIES LOMBAIRES ET SPONDYLODÈSE/FIXATION
- FRACTURE DE LA COLONNE LOMBAIRE
- TUMEURS DE LA COLONNE ET MÉTASTASES
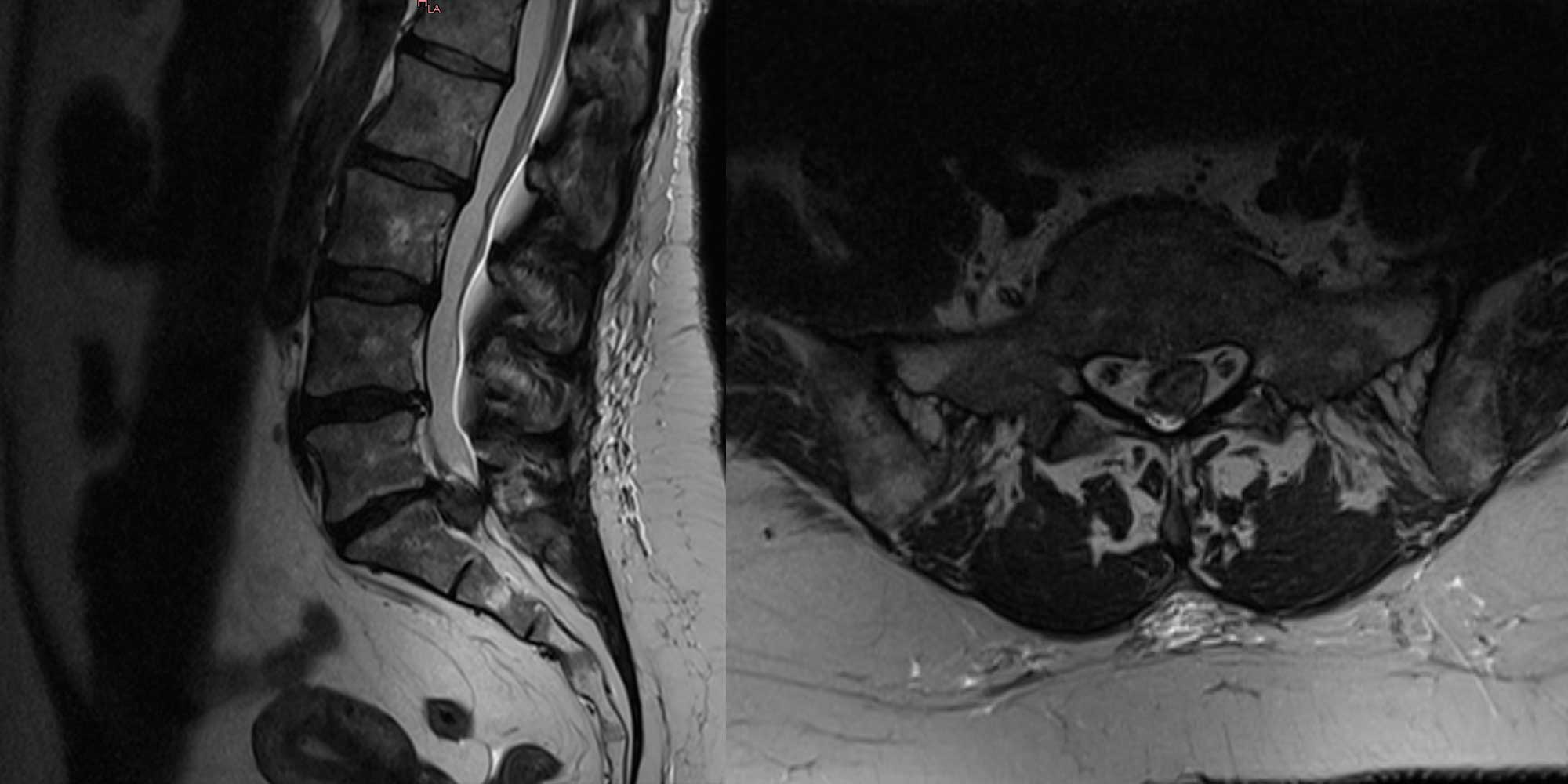
Définition et symptômes
Les disques intervertébraux se trouvent entre chaque deux vertèbres mobiles de la colonne vertébrale. Leur fonction d’amortisseur et stabilisateur est garantie par un noyau gélatineux au centre d’un bandeau fibreux qui le contient. Si l’enveloppe fibreux se fragilise le noyau gélatineux peut quitter le centre du disque et comprimer un nerf ou la moelle. Ceci configure une herniation du disque ou hernie discale.
Parmi les symptômes possibles vous pourriez ressentir des sensations de fourmillements, une perte de sensibilité dans la jambe ou dans le pied, une faiblesse de la jambe allant parfois jusqu’à la paralysie, une perte d’urines ou de selles involontaire due à une compression des nerfs ou de la terminaison de la moelle épinière au niveau de l’origine des dernières racines lombaires (syndrome de la queue de cheval). Ceci dit, la bien connue douleur sciatique est le symptôme le plus fréquent, pouvant démarrer au niveau du bas du dos, comme une fatigue ou une douleur en barre, irradiant dans la fesse et le long de la cuisse, jambe et/ou pied. La distribution de la douleur dépendra de quel nerf est comprimé par la hernie et donc de quel niveau discal est impliqué.
Causes et prévention
L'âge mène à l'usure de la colonne, de même que les efforts ou mouvements brusques ou répétitifs. La génétique, notamment des disques et vertèbres peut aussi entraîner une prédisposition chez certaines personnes à développer une hernie discale.
La prévention peut passer par les points suivants :
Exercice physique : le gainage et l'exercice régulier sont fondamentaux et peuvent vous-être après par votre physio ou entraineur.
Hygiène posturale : la pression sur les disques peut être amoindrie par des étirements et maintien d’une bonne posture. Aussi le gainage abdominal et lombaire aide à protéger les disques en les soulageant du poids corporel.
Maintien du poids corporel et bonne hydratation.
Traitements
En première intention, le traitement repose sur la prise de médicaments antidouleurs et anti-inflammatoires ainsi que le suivi de conseils de posture, accompagnés ou non de physiothérapie. Dans les cas les plus tenaces, une infiltration de corticoïdes peut être proposée. Souvent, les douleurs s’estompent naturellement au bout de plusieurs mois.
Une intervention chirurgicale est toutefois indiquée en urgence dans les cas suivants :
- une paralysie subite de la jambe ou une faiblesse sévère depuis moins de 72 heures.
- un syndrome de la queue de cheval (troubles de vidange de la vessie ou incontinence fecale avec perte de sensibilité péri-génitale).
Elle peut également être préconisée en cas d’aggravation ou de persistance des douleurs malgré un traitement médicamenteux adapté. Dans 95% des cas, elle supprime en quelques jours les douleurs dans la jambe et favorise la récupération. Néanmoins, des douleurs du dos, une faiblesse de la jambe ou des fourmillements peuvent persister.
Le geste chirurgical consiste à retirer sous vision microscopique le morceau de disque au contact du nerf via la préservation de toutes les structures musculaires, osseuses et ligamentaires. Au bloc opératoire, vous êtes allongé sur le ventre. Le neurochirurgien réalise un repérage radiologique afin de localiser avec précision le niveau de la hernie discale. Après une incision cutanée de quelques centimètres, le neurochirurgien enlève la hernie et éventuellement une partie du disque. Il peut être amené à insérer un petit tuyau (drain ou redon) au niveau de l’incision afin de permettre l’écoulement du sang. Ce tuyau n’occasionne aucune douleur et va être retiré généralement après 48 heures. En général, l’opération dure entre une heure et une heure trente. Elle se déroule sous anesthésie générale.
Il n’y a pas de perte de mobilité post-opératoire, le séjour en clinique est de 2-4 jours, le retour aux activités professionnelles s’effectue généralement après 4-6 semaines. Dès votre retour à domicile, la rééducation physiothérapeutique peut débuter.
Quelles sont les complications possibles ?
Les complications suivantes peuvent survenir :
- des nerfs peuvent, rarement, être lésés (moins de 0.5% des cas) entraînant une diminution de la force ou de la sensibilité dans les jambes, voire un syndrome de la queue de cheval.
- dans 3-10% des cas, des douleurs, une faiblesse de la jambe ou des fourmillements peuvent persister.
- dans moins de 3% des cas, la plaie peut s’infecter. Cette complication est traitée efficacement par un antibiotique. Une reintervention peut-être nécessaire. Parfois, l’infection touche le disque intervertébral nécessitant un repos au lit pendant plusieurs semaines ou le port d’un corset.
- dans 5% des cas, un hématome peut se former sur le site de l’opération. Il se résorbe sans traitement particulier dans 80% des cas. Une réintervention est parfois nécessaire pour évacuer cet hématome.
- dans 1% des cas, l’enveloppe (sac dural) qui entoure les structures nerveuses peut être touchée. Cette lésion est réparée au cours de l’intervention. Toutefois, un repos au lit pendant 48 heures est recommandé. Une deuxième intervention est dans certains cas indiquée.
- dans 1 cas sur 1000, une hémorragie peut survenir au cours de l’intervention nécessitant parfois une transfusion sanguine.
- La sciatique peut récidiver dans environ 5% à 10% des cas.
Le plus souvent, les mêmes signes que ceux présents avant l’intervention accompagnent cette récidive. Elle peut survenir immédiatement ou à distance de l’intervention (plusieurs mois).
Séjour, Suites opératoires et Suivi
La durée de convalescence et le délai de retour aux activités dépendent du type de pathologie, de la technique chirurgicale utilisée et des spécificités de chaque patient. Dans tous les cas, un agenda personnalisé de reprise progressive des activités vous sera proposé.
Il est important d’arrêter, au plus tard sept jours avant votre admission, toute prise de médicament agissant sur la fluidité du sang ou contenant de l’acide acétylsalicylique (par exemple Aspirine®, Plavix®, Sintrom®). Consultez votre médecin traitant ou votre cardiologue pour adapter un traitement de substitution.
Lors de la consultation avant l’intervention, signalez à votre neurochirurgien et à votre anesthésiste si vous souffrez d’une allergie et remettez la liste de vos médicaments.
La veille et le matin de l’intervention, il est indispensable de vous doucher (cheveux inclus) avec le savon désinfectant, de bien vous rincer et sécher. A votre entrée, n’oubliez pas de signaler à l’infirmier·e si vous avez des problèmes de constipation. Ce point fait l’objet d’une attention particulière durant votre hospitalisation.
Le jour même de l’intervention
- Vous bénéficiez de soins rapprochés en salle de réveil avant d’être transféré dans votre chambre. L’équipe soignante répond à vos questions, coordonne et prodigue les soins liés à votre état de santé et veille à votre confort. N’hésitez pas à l’interpeller au besoin.
- Vous pouvez boire deux heures après votre intervention selon la prescription de l’anesthésiste. L’infirmière évalue régulièrement la douleur avec vous et ajuste, en fonction de l’intensité, votre traitement médical. Néanmoins, n’hésitez pas à signaler toute douleur à l’équipe.
- Toutes les quatre heures, de jour comme de nuit, l’infirmière teste, pendant 48 heures, votre sensibilité et votre motricité des bras et des jambes.
- Après l’opération, vous restez allongé sur le dos au minimum pendant six heures, puis un membre de l’équipe soignante vous aide à vous tourner sur le côté en respectant les positions ci-dessous.
Le premier jour après l’intervention
Habituellement, vous pouvez manger dès le lendemain matin après accord du neurochirurgien. Après avoir pris votre petit-déjeuner, une infirmière ou un physiothérapeute vous aide à vous asseoir au bord du lit, puis au fauteuil (1er lever). Ensuite, vous êtes accompagnés jusqu’au lavabo pour faire votre toilette.
Il est important de suivre les consignes des physiothérapeutes afin de protéger votre dos lors de chaque mouvement. Il vous accompagne pour marcher dans le couloir et vous conseille sur les gestes et postures à adopter.
Votre sortie est envisageable à partir du deuxième jour après l’opération. Pour votre retour à domicile, il est préférable qu’un de vos proches soit présent. Selon votre état de santé, le médecin peut vous prescrire des soins à domicile.
Lors de la sortie, l’équipe soignante vous remet un dossier comprenant le certificat médical, l’ordonnance, l’avis de sortie et le rendez-vous en ambulatoire pour vos pansements.
Quand pouvez-vous vous doucher?
Si le chirurgien a utilisé des fils ou des agrafes, ils seront enlevés à partir du 10ème jour post-opératoire selon l’état de la plaie ou au 14ème jour s’il s’agit d’une réintervention. Une fois les fils retirés, vous n’avez plus besoin de pansement et vous pouvez prendre une douche, mais pas de bain pendant quatre semaines.
Si le chirurgien a utilisé de la colle (Dermabond prineo), vous pouvez vous doucher, car le pansement transparent utilisé est imperméable. Il est laissé en place pendant 14 jours.
Les bains et la piscine ne sont pas autorisés dans le mois qui suit l’intervention et tant qu’il y a des croûtes.
- Par la suite, évitez de vous frotter ou de gratter la cicatrice. N’appliquez aucune pommade, crème ou huile à cet endroit.
- Comment se passe la suite?
- Pendant les six premières semaines après l’opération, suivez les conseils donnés par les physiothérapeutes et:
- bougez chaque jour selon les techniques apprises
- tournez-vous sur le côté d’un bloc et redressez-vous en maintenant le dos droit lors du lever du lit
- limitez le port de charge à 5 kilos au maximum et portez au plus près du corps
- marchez en évitant les terrains accidentés
- évitez les mouvements brusques du dos et jambes
- respectez la position allongée sur le dos lors des activités sexuelles.
- Restez debout pour vous laver
- Portez une charge inférieure à 5 kg calée contre vous
- Pliez les jambes pour ramasser un objet au sol
- Gardez le dos droit
Quand reprenez-vous vos activités ?
Ne conduisez pas votre véhicule pendant les quatre à six premières semaines. Durant cette période, vous pouvez vous déplacer comme passager pour des courts trajets en voiture ou utiliser les transports en commun.
La reprise de votre activité professionnelle et du sport est décidée en fonction de votre évolution. Vous êtes en arrêt maladie pour une durée de quatre à six semaines. La marche est conseillée, les autres sports pourront être repris après avis médical.
Visite médicale
Six à huit semaines après l’intervention, vous revoyez le Dr. Gondar en consultation pour un contrôle clinique et radiologique et, si besoin, il vous prescrit des séances de physiothérapie. Ce rendez-vous est organisé lors de votre sortie et est envoyé à domicile.
Définition et symptômes
Celles-ci sont des hernies localisées plus latéralement au canal rachidien et doivent être abordées d’une façon différente. Le mode de présentation est identique aux hernies classiques mais l’approche chirurgicale diffère légèrement compte tenu de la situation de la hernie discale. L’évolution après l’opération est identique à une hernie discale classique.
Rarement elles peuvent nécessiter une chirurgie de fixation. Celle-ci est détaillée dans le chapitre dédié.
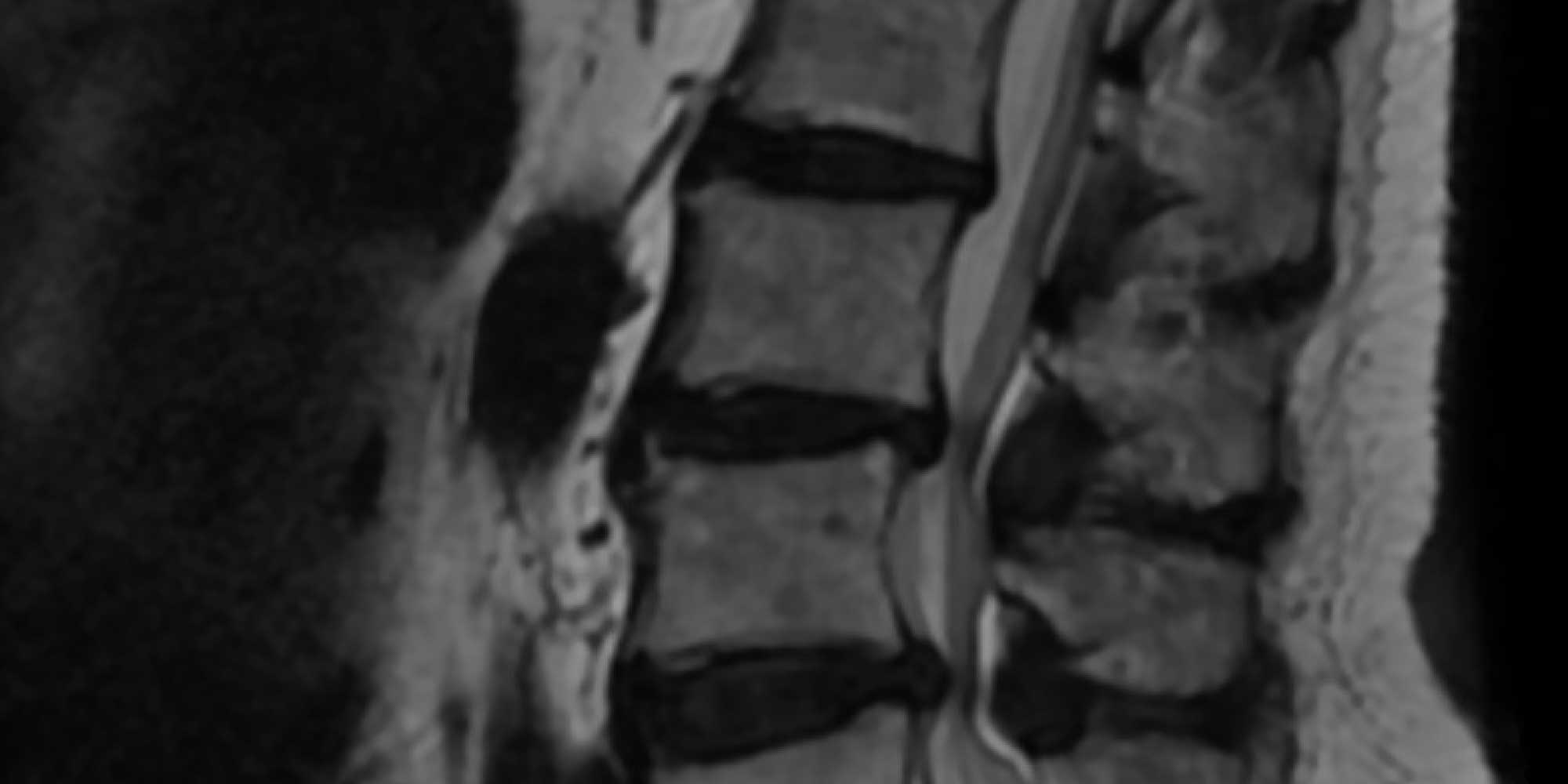
Définition et symptômes
Le canal rachidien lombaire traverse les vertèbres et contient les nerfs qui procurent sensation et force aux jambes. Autour de ce passage en forme de tunnel se trouvent les disques intervertébraux, le ligament jaune et les articulations des facettes rachidiennes.
Avec l’âge les disques vieillissent, sèchent et perdent de la hauteur, pouvant déborder vers le canal rachidien. De même, les os, ligaments et les articulations essayent aussi de compenser cette perte de fonction des disques en s’épaississant (arthrose). Ces modifications entraînent un rétrécissement du canal rachidien lombaire, appelé sténose lombaire ou encore canal lombaire étroit.
Parmi les personnes présentant une sténose importante à l’imagerie seulement un petit pourcentage souffre de symptômes en lien avec celle-ci. Le plus souvent ces patients se plaignent d’une claudication ou boiterie, c’est-à-dire une douleur, poids, crampe ou engourdissement dans le dos et les jambes aggravés à la marche, ou encore d’une intolérance à la station debout prolongée. Ces symptômes s’améliorent se penchant en avant ou après s’asseoir. La tendance de ce tableau est plutôt d’une aggravation progressive avec un impact majeur sur la qualité de vie. Cela se traduit par une diminution de la flexibilité, de la force et de l'endurance cardiovasculaire et peu impacter l’ensemble de notre quotidien.
Traitements
Comme dans le cadre d’une hernie discale lombaire (voire chapitre dédié), le traitement initial peut inclure des médicaments anti-inflammatoires (par voie orale ou par injection) et des médicaments analgésiques pour contrôler la douleur. La physiothérapie et des injections rachidiennes (infiltrations épidurales / péridurales) peuvent aussi être tentées. Ces dernières consistent à infiltrer des corticoïdes autour des nerfs rachidiens mais peuvent aussi cibler d’autres régions et structures enflammées comme les facettes articulaires ou un nerf spécifique. Certains spécialistes sont formés à cette technique, comme c’est le cas du Dr. Gondar et d’autres collègues spécialistes de la colonne ou neuroradiologues interventionnels. En fonction de la réponse à l'injection initiale, plusieurs chemins peuvent être proposés par la suite, soit de répétition du geste, soit de réhabilitation du dos, soit un traitement chirurgical en cas d’échec.
Une chirurgie dans ces circonstances, sauf si en cas de faiblesse importante ou progressive des jambes, ou de troubles d’incontinence fécale ou de vessie, n’est pas une urgence mais vise surtout à traiter la douleur et améliorer la qualité de vie du patient. Elle consiste à une micro-décompression sélective sous microscope, technique mini-invasive et très efficace avec préservation des muscles du dos et quasi pas de douleurs post-opératoires. Un complément d’undercutting ou décompression cross-over ou over-the-top est parfois effectué. Celui-ci permet de libérer l’autre côté du canal contraire à celui de l’ouverture. Le moment de choix pour la chirurgie est surtout dicté par le souhait du patient et l'impact que ce problème a sur sa qualité de vie.
Dans des cas rares, les vertèbres bougent ou glissent les unes par rapport aux autres (spondylolisthésis), témoignant une instabilité mécanique de la structure de base de notre colonne. Ceci peut nécessiter une chirurgie de fixation et fusion vertébrale, en plus de la décompression décrite ci-dessus, laquelle est bien détaillée dans le chapitre des discopathies. Un mouvement anormal (instabilité) peut alors se produire entre les vertèbres.
Séjour, Suites opératoires et Suivi
La durée de convalescence et le délai de retour aux activités dépendent du type de pathologie, de la technique chirurgicale utilisée et des spécificités de chaque patient. Dans tous les cas, un agenda personnalisé de reprise progressive des activités vous sera proposé.
Il est important d’arrêter, au plus tard sept jours avant votre admission, toute prise de médicament agissant sur la fluidité du sang ou contenant de l’acide acétylsalicylique (par exemple Aspirine®, Plavix®, Sintrom®). Consultez votre médecin traitant ou votre cardiologue pour adapter un traitement de substitution.
Lors de la consultation avant l’intervention, signalez à votre neurochirurgien et à votre anesthésiste si vous souffrez d’une allergie et remettez la liste de vos médicaments.
La veille et le matin de l’intervention, il est indispensable de vous doucher (cheveux inclus) avec le savon désinfectant, de bien vous rincer et sécher. A votre entrée, n’oubliez pas de signaler à l’infirmier·e si vous avez des problèmes de constipation. Ce point fait l’objet d’une attention particulière durant votre hospitalisation.
Le jour même de l’intervention
- Vous bénéficiez de soins rapprochés en salle de réveil avant d’être transféré dans votre chambre. L’équipe soignante répond à vos questions, coordonne et prodigue les soins liés à votre état de santé et veille à votre confort. N’hésitez pas à l’interpeller au besoin.
- Vous pouvez boire deux heures après votre intervention selon la prescription de l’anesthésiste. L’infirmière évalue régulièrement la douleur avec vous et ajuste, en fonction de l’intensité, votre traitement médical. Néanmoins, n’hésitez pas à signaler toute douleur à l’équipe.
- Toutes les quatre heures, de jour comme de nuit, l’infirmière teste, pendant 48 heures, votre sensibilité et votre motricité des bras et des jambes.
- Après l’opération, vous restez allongé sur le dos au minimum pendant six heures, puis un membre de l’équipe soignante vous aide à vous tourner sur le côté en respectant les positions ci-dessous.
Le premier jour après l’intervention
Habituellement, vous pouvez manger dès le lendemain matin après accord du neurochirurgien. Après avoir pris votre petit-déjeuner, une infirmière ou un physiothérapeute vous aide à vous asseoir au bord du lit, puis au fauteuil (1er lever). Ensuite, vous êtes accompagnés jusqu’au lavabo pour faire votre toilette.
Il est important de suivre les consignes des physiothérapeutes afin de protéger votre dos lors de chaque mouvement. Il vous accompagne pour marcher dans le couloir et vous conseille sur les gestes et postures à adopter.
Votre sortie est envisageable à partir du deuxième jour après l’opération. Pour votre retour à domicile, il est préférable qu’un de vos proches soit présent. Selon votre état de santé, le médecin peut vous prescrire des soins à domicile.
Lors de la sortie, l’équipe soignante vous remet un dossier comprenant le certificat médical, l’ordonnance, l’avis de sortie et le rendez-vous en ambulatoire pour vos pansements.
Quand pouvez-vous vous doucher?
Si le chirurgien a utilisé des fils ou des agrafes, ils seront enlevés à partir du 10ème jour post-opératoire selon l’état de la plaie ou au 14ème jour s’il s’agit d’une réintervention. Une fois les fils retirés, vous n’avez plus besoin de pansement et vous pouvez prendre une douche, mais pas de bain pendant quatre semaines.
Si le chirurgien a utilisé de la colle (Dermabond prineo), vous pouvez vous doucher, car le pansement transparent utilisé est imperméable. Il est laissé en place pendant 14 jours.
Les bains et la piscine ne sont pas autorisés dans le mois qui suit l’intervention et tant qu’il y a des croûtes.
- Par la suite, évitez de vous frotter ou de gratter la cicatrice. N’appliquez aucune pommade, crème ou huile à cet endroit.
- Comment se passe la suite?
- Pendant les six premières semaines après l’opération, suivez les conseils donnés par les physiothérapeutes et:
- bougez chaque jour selon les techniques apprises
- tournez-vous sur le côté d’un bloc et redressez-vous en maintenant le dos droit lors du lever du lit
- limitez le port de charge à 5 kilos au maximum et portez au plus près du corps
- marchez en évitant les terrains accidentés
- évitez les mouvements brusques du dos et jambes
- respectez la position allongée sur le dos lors des activités sexuelles.
- Restez debout pour vous laver
- Portez une charge inférieure à 5 kg calée contre vous
- Pliez les jambes pour ramasser un objet au sol
- Gardez le dos droit
Quand reprenez-vous vos activités ?
Ne conduisez pas votre véhicule pendant les quatre à six premières semaines. Durant cette période, vous pouvez vous déplacer comme passager pour des courts trajets en voiture ou utiliser les transports en commun.
La reprise de votre activité professionnelle et du sport est décidée en fonction de votre évolution. Vous êtes en arrêt maladie pour une durée de quatre à six semaines. La marche est conseillée, les autres sports pourront être repris après avis médical.
Visite médicale
Six à huit semaines après l’intervention, vous revoyez le Dr. Gondar en consultation pour un contrôle clinique et radiologique et, si besoin, il vous prescrit des séances de physiothérapie. Ce rendez-vous est organisé lors de votre sortie et est envoyé à domicile.
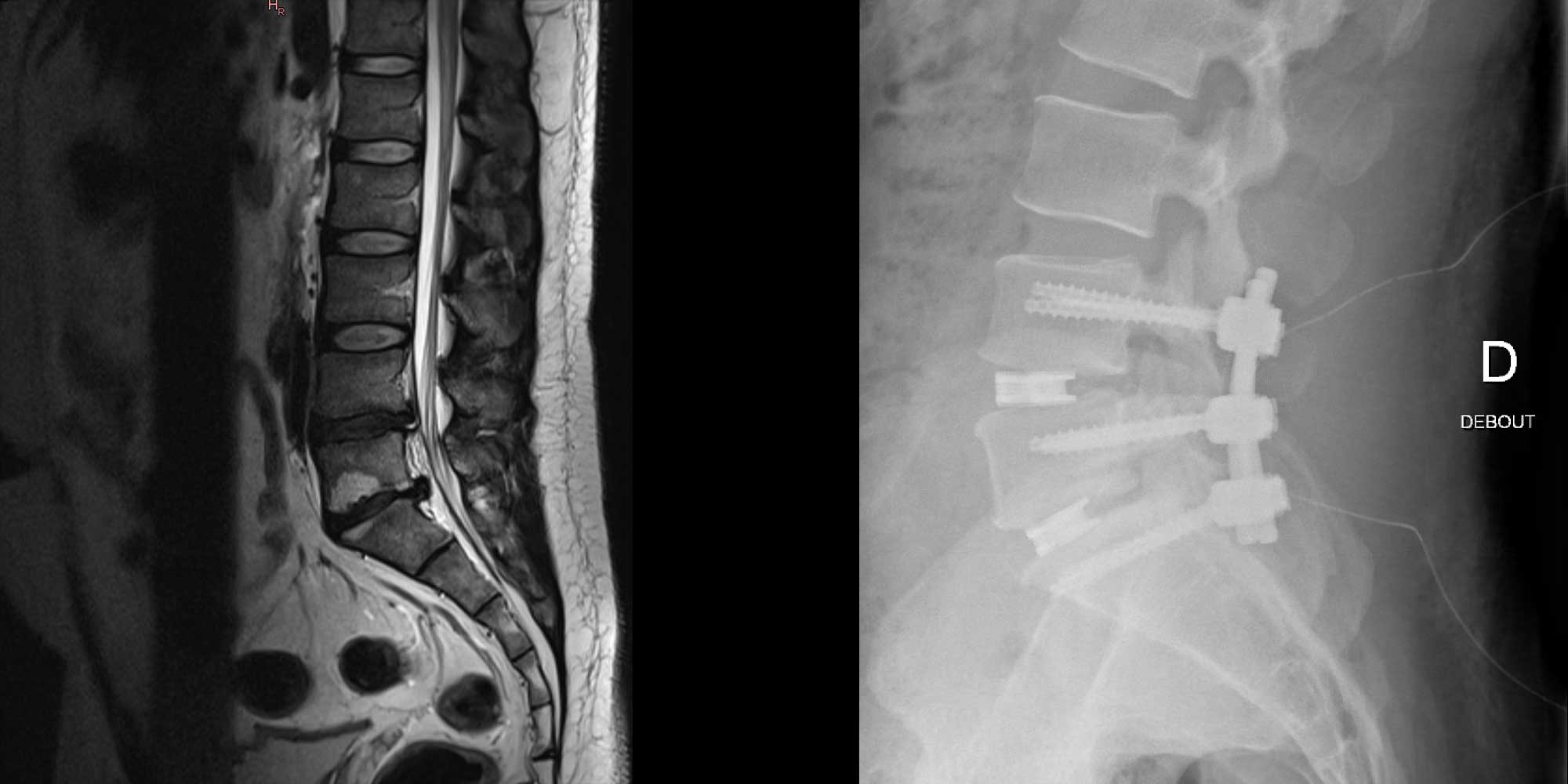
Définition et symptômes
La spondylodèse est la fusion de deux ou plusieurs vertèbres, empêchant le mouvement entre celles-ci. Elle peut être une solution chirurgicale dans plusieurs cas de figure, à savoir :
- Lésion de la colonne vertébrale de type fracture instable
- Altérations dégénératives comme une discopathie
- Récidive d’hernie discale avec insuffisance du même disque
- Infection du disque (spondylodiscite) résistante au traitement conservateur
- Spondylolisthesis ou glissement des vertèbres avec instabilité et douleur associée
- Déformation de la colonne (scoliose sévère)
La discopathie dégénérative est une usure progressive du disque (dégénérescence discale) et peut entrainer de douleurs chroniques du bas du dos (lumbago), une perte de confort lombaire avec diminution de qualité de vie et une incapacité à mener les activités du quotidien sans souffrance.
Souvent cette discopathie est seulement un des aspects dégénératifs présents sur une imagerie de colonne lombaire, parmi beaucoup d’autres altérations aussi dues à l’usure. Ceci peut compliquer le traitement efficace de la douleur vertébrale par fusion car la source de la douleur du patient est difficile à cibler. Malheureusement, il n'y a pas toujours de lien précis entre le siège et la source de la douleur. Ceci explique que le traitement de la douleur lombaire par une fusion des vertèbres peut s’avérer moins précis et donc constitue une solution qu’en cas d’échec clair de toute autre mesure conservatrice.
Traitements
Au-delà des traitements anti-inflammatoires et analgésiques ainsi que physiothérapie et infiltrations déjà décrites sur les chapitres précédents, la chirurgie de spondylodèse constitue une solution à utiliser en cas d’échec des mesures précédentes.
L’objectif de la chirurgie de fusion est de réduire les douleurs vertébrales et maintenir la colonne en bonne position, dite position anatomique. Ceci est accompli en fixant les vertèbres par un système de vis et de tiges, normalement en titane, avec introduction d’un greffon osseux ou synthétique entre chaque deux corps vertébraux (à la place du disque usé) afin de créer une interface rigide qui soude les vertèbres entre elles. Votre chirurgien détermine le nombre de vertèbres à fixer et choisit la technique la mieux adaptée à votre situation. Selon les vertèbres concernées (lombaires ou cervicales), il pratique ainsi une ou plusieurs incisions, appelées « voies d’abord » :
- soit sur le ventre, (voie « antérieure »), ALIF : Anterior Lumbar Interbody Fusion
- soit sur le dos (voie « postérieure »), PLIF : Posterior Lumbar Interbody Fusion ou TLIF : Transforaminal Interbody Fusion
- soit sur le côté (voie « latérale »), XLIF : Extreme Lateral Interbody Fusion
Au bloc opératoire, vous êtes endormi puis le chirurgien réalise un repérage radiologique pour localiser précisément la ou les zones à fixer. En général, l’opération dure entre deux et six heures selon la technique utilisée et le nombre de vertèbres à fixer. Le neurochirurgien peut être amené à insérer un ou deux petits tuyaux (drains ou redons) afin de permettre l’écoulement du sang au niveau des incisions. Ces tuyaux n’occasionnent aucune douleur et sont retirés après 48 heures maximum.
Toute chirurgie de fusion ou fixation est pratiquée à l’aide du O-Arm (scanner intra-opératoire) avec navigation (GPS du chirurgien). Ceux-ci permettent une plus haute précision lors du placement des vis. Aussi le neuromonitoring est utilisé dans des cas précis, ou il s’avère nécéssaire de contrôler la fonction de la moelle et des nerfs en danger.
L'inconfort immédiat après la fusion vertébrale est généralement plus grand qu'avec d'autres types de chirurgies de la colonne vertébrale. Heureusement, il existe d’excellentes méthodes de contrôle de la douleur postopératoire et cet inconfort s'atténue en quelques jours.
Sur le moyen terme le corps va consolider les greffes et former de l'os qui fusionnera les vertèbres.
Quelles sont les complications possibles ?
Les complications suivantes peuvent survenir :
- Des douleurs, une faiblesse des membres ou des fourmillements peuvent persister durant les premiers temps dans moins de 20% des cas. Ces douleurs sont en général transitoires.
- Le greffon osseux ne fusionne pas correctement avec les vertèbres dans 5% des cas. Une nouvelle intervention peut alors être nécessaire si l’absence de fusion provoque des douleurs persistantes.
- Une infection de la plaie dans 3 à 5% des cas. Le plus souvent, un traitement local et/ou une antibiothérapie suffisent. Plus rarement, il arrive que l’on doive ré-intervenir pour évacuer un abcès ou retirer le matériel d’ostéosynthèse, c’est-à-dire le matériel (vis, plaques) qui a été utilisé pour fixer les vertèbres.
- De nouvelles douleurs apparaissent après l’intervention dans 2% des cas. Ces douleurs sont en général transitoires.
- Une hémorragie nécessitant une transfusion sanguine peut survenir au cours de l’intervention dans moins d'1% des cas.
- Malgré l’utilisation d’un microscope opératoire pour réaliser des gestes précis, une lésion des nerfs est toujours possible. Elle survient dans moins d'0.5% des cas. Cette pression ou lésion des dernières racines lombaires peut entraîner une diminution de la force ou de la sensibilité dans les membres inférieurs.
- Un hématome peut se former sur le site de l’opération dans moins de 1% des cas. Il se résorbe sans traitement particulier dans 80% des cas. Une ré-intervention est exceptionnellement nécessaire.
- Une lésion des organes abdominaux ou des gros vaisseaux (aorte, veine cave) peut survenir dans moins de 0.5% des cas.
Séjour, Suites opératoires et Suivi
La durée de convalescence et le délai de retour aux activités dépendent du type de pathologie, de la technique chirurgicale utilisée et des spécificités de chaque patient. Dans tous les cas, un agenda personnalisé de reprise progressive des activités vous sera proposé.
Il est important d’arrêter, au plus tard sept jours avant votre admission, toute prise de médicament agissant sur la fluidité du sang ou contenant de l’acide acétylsalicylique (par exemple Aspirine®, Plavix®, Sintrom®). Consultez votre médecin traitant ou votre cardiologue pour adapter un traitement de substitution.
Lors de la consultation avant l’intervention, signalez à votre neurochirurgien et à votre anesthésiste si vous souffrez d’une allergie et remettez la liste de vos médicaments.
La veille et le matin de l’intervention, il est indispensable de vous doucher (cheveux inclus) avec le savon désinfectant, de bien vous rincer et sécher. A votre entrée, n’oubliez pas de signaler à l’infirmier·e si vous avez des problèmes de constipation. Ce point fait l’objet d’une attention particulière durant votre hospitalisation.
Le jour même de l’intervention
Vous bénéficiez de soins rapprochés en salle de réveil avant d’être transféré dans votre chambre. L’équipe soignante répond à vos questions, coordonne et prodigue les soins liés à votre état de santé.
Vous pouvez boire après votre intervention dès la reprise des bruits abdominaux (« gargouillis » ou flatulence). L’infirmière évalue régulièrement la douleur avec vous et ajuste votre traitement médical en fonction de son intensité. Néanmoins, n’hésitez pas à signaler toute douleur ou inconfort à l’équipe.
Pendant 48 heures, l’infirmière teste toutes les quatre heures, de jour comme de nuit, votre sensibilité et votre motricité au niveau des membres.
Après l’opération, vous restez allongé sur le dos selon la prescription du chirurgien, puis un membre de l’équipe soignante vous aide à vous installer sur le côté en respectant la position de détente avec un coussin sous les genoux.
Les premiers jours après l’intervention
Habituellement, vous pouvez manger dès le lendemain matin, après accord du neurochirurgien, en fonction de la reprise du transit intestinal. Selon l’avis du neurochirurgien, vous pouvez être installé dans le lit avec la tête légèrement surélevée (30 degrés) sans utiliser la potence du lit. Un contrôle radiologique (radiographie ou scanner) est effectué soit pendant l'acte opératoire, soit dans les 48 heures après l'intervention, mais toujours avant le premier lever.
Lors du premier lever, une infirmière ou un physiothérapeute vous aide à vous asseoir au bord du lit puis au fauteuil. Ensuite, vous êtes accompagné jusqu’au lavabo pour faire votre toilette.
Selon votre intervention, le médecin peut être amené à prescrire le port d’un corset ou d’une minerve afin de renforcer le maintien de la colonne vertébrale lors des mobilisations.
Du 3e au 6e jour après l’intervention
Vous pouvez prendre une douche (en veillant bien à ne pas mouiller le ou les pansements) et êtes aidé par un soignant pour l’hygiène de votre dos.
Le physiothérapeute vous accompagne pour marcher dans le couloir. Vous faites les exercices avec lui et il vous donne les conseils sur les gestes et/ou postures à adopter et exercices de renforcement de la musculature postérieure du dos et abdominale.
Dès que possible, le physiothérapeute vous accompagne pour monter et descendre les escaliers.
Votre sortie est envisageable à partir du 4ème jour après l’opération. Pour votre retour à domicile, il est préférable qu’un de vos proches soit présent. Selon votre état de santé, le médecin peut vous prescrire des soins à domicile.
Lors de la sortie, l’équipe soignante vous remet un dossier comprenant le certificat médical, l’ordonnance, l’avis de sortie et le rendez-vous en ambulatoire pour vos pansements.
Quand pouvez-vous vous doucher?
Si le chirurgien a utilisé des fils ou des agrafes, ils seront enlevés à partir du 10ème jour post-opératoire selon l’état de la plaie ou au 14ème jour s’il s’agit d’une réintervention. Une fois les fils retirés, vous n’avez plus besoin de pansement et vous pouvez prendre une douche, mais pas de bain pendant quatre semaines.
Si le chirurgien a utilisé de la colle (Dermabond prineo), vous pouvez vous doucher, car le pansement transparent utilisé est imperméable. Il est laissé en place pendant 14 jours.
Les bains et la piscine ne sont pas autorisés dans le mois qui suit l’intervention et tant qu’il y a des croûtes.
- Par la suite, évitez de vous frotter ou de gratter la cicatrice. N’appliquez aucune pommade, crème ou huile à cet endroit.
- Comment se passe la suite?
- Pendant les six premières semaines après l’opération, suivez les conseils donnés par les physiothérapeutes et:
- bougez chaque jour selon les techniques apprises
- tournez-vous sur le côté d’un bloc et redressez-vous en maintenant le dos droit lors du lever du lit
- limitez le port de charge à 5 kilos au maximum et portez au plus près du corps
- marchez en évitant les terrains accidentés
- évitez les mouvements brusques du dos et jambes
- respectez la position allongée sur le dos lors des activités sexuelles.
- Restez debout pour vous laver
- Portez une charge inférieure à 5 kg calée contre vous
- Pliez les jambes pour ramasser un objet au sol
- Gardez le dos droit
Quand reprenez-vous vos activités ?
La récupération après une chirurgie de fusion est généralement plus longue que pour les autres types de chirurgie de la colonne vertébrale. Un court-séjour dans une unité de réadaptation après sa sortie de l'hôpital est souvent recommandé aux patients ayant subi une chirurgie extensive, aux patients âgés ou affaiblis.
Il faut aussi plus de temps pour revenir à un mode de vie actif normal après la fusion de la colonne vertébrale que de nombreux autres types de chirurgie.
Ne conduisez pas votre véhicule pendant les quatre à six premières semaines. Durant cette période, vous pouvez vous déplacer comme passager pour des courts trajets en voiture ou utiliser les transports en commun.
La reprise de votre activité professionnelle et du sport est décidée en fonction de votre évolution. Vous êtes en arrêt maladie pour une durée de 2-3 mois. La marche est conseillée, les autres sports pourront être repris après avis médicale.
Visite médicale
Six à huit semaines après l’intervention, vous revoyez le Dr. Gondar en consultation pour un contrôle clinique et radiologique et, si besoin, il vous prescrit des séances de physiothérapie. Ce rendez-vous est organisé lors de votre sortie et est envoyé à domicile.
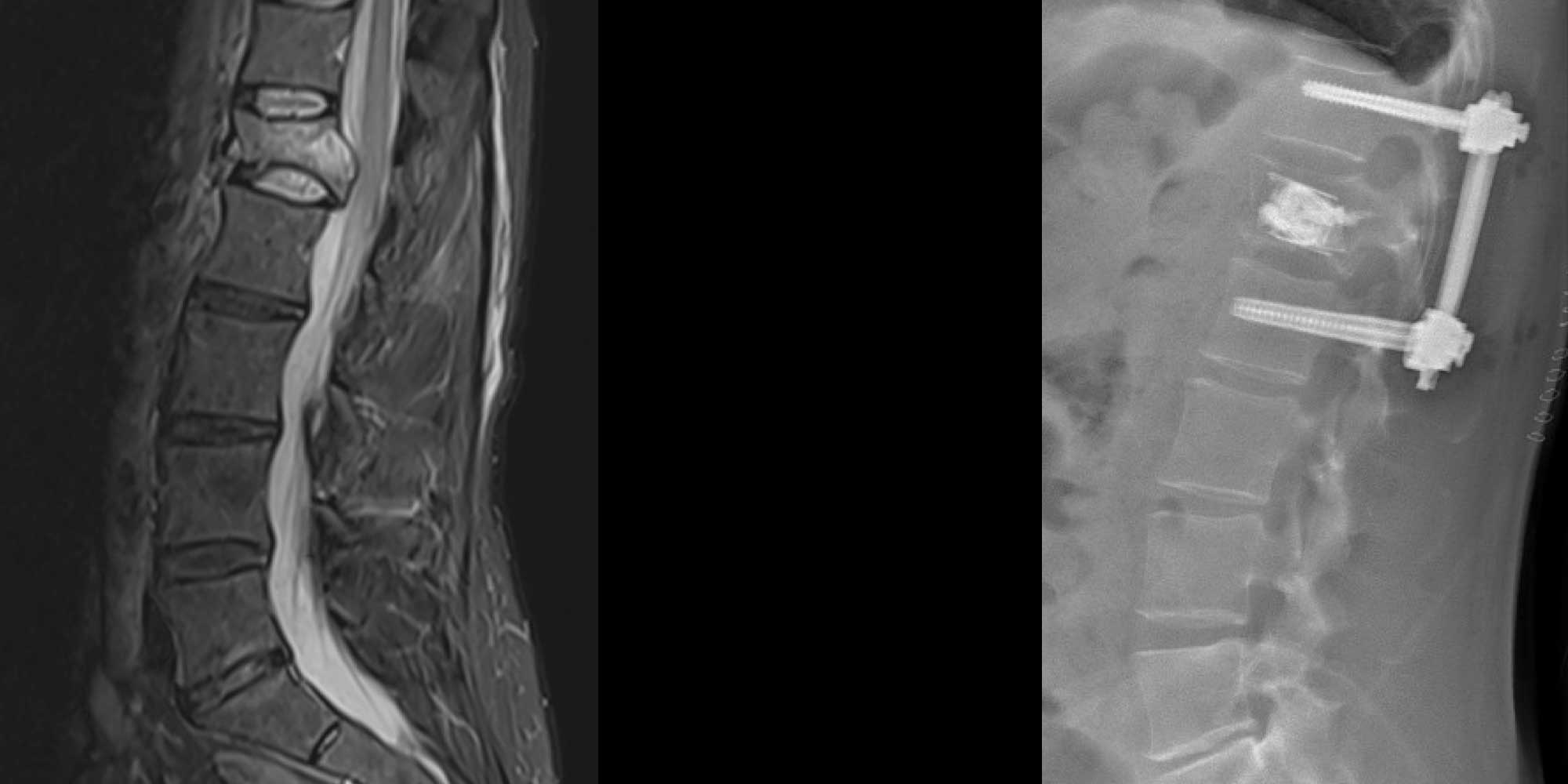
Définition et symptômes
Comme décrit dans le chapitre dédié aux fractures de la colonne dorsale, les fractures lombaires peuvent survenir suite à un accident, dans un contexte d’os fragilisé par une tumeur ou par une ostéoporose sous-jacente.
Tandis que les fractures post-accident tendent à se manifester chez des patients plus jeunes et s’accompagnent souvent d’une perte de stabilité de la colonne avec besoin de la sécuriser, les fractures sur détérioration osseuse apparaissent sans traumatisme majeur, en changeant de position ou éternuant par exemple.
Le symptôme clef est souvent une douleur en regard de la vertèbre fracturée qui s’aggrave lors des changements de position.
Traitements
L’approche thérapeutique dépendra du patient et sa situation et comorbidités mais aussi des caractéristiques de la fracture sur l’imagerie.
En ce qui concerne les fractures suite à un traumatisme, une fixation et fusion vertébrale est souvent conseillée. Bien que toutes les fractures de la colonne vertébrale ne nécessitent pas une intervention chirurgicale, certaines fractures, en particulier celles associées à une lésion de la moelle épinière ou celles instables bénéficient d’une prise en charge chirurgicale. Dans certains cas nous pouvons être amenés à vous proposer une technique moins invasive comme celle des vertébroplasties ou cyphoplasties en injectant du ciment biologique. Dans des cas moins sévères une immobilisation par corset et du repos ainsi que des médicaments analgésiques peuvent suffire, le temps que la fracture se consolide spontanément formant un pont osseux.
Les fractures sur une tumeur sont évaluées par nous en colloque pluridisciplinaire avec les collègues Oncologues et Radiologues en matière de stabilité de la colonne adjacente et de danger de compression de la moelle et des nerfs. En cas d’instabilité, douleur réfractaire aux médicaments ou risque pour la moelle et les nerfs une intervention peut s’avérer nécéssaire.
Les fractures ostéoporotiques doivent être prises en charge d’une manière conjointe entre les chirurgiens de la colonne, les rhumatologues (spécialistes des maladies osseuses) et les thérapeutes. Le but est de minimiser le risque de nouvelles fractures par l’administration d’agents contre la résorption osseuse ou thérapie hormonale post-ménopause pour le groupe plus à risque, le tout en soulageant la douleur et en restaurant l’alignement de la colonne par des vertébroplasties, cyphoplasties ou une spondylodèse. Les ciments biologiques et la stabilisation chirurgicale permetent de diminuer les douleurs et d’accélérer la cicatrisation osseuse en recherchant la correction la plus anatomique possible.
Un dernier mot pour les mesures préventives à prendre par le patient lui permettant de réduire les risques de détérioration osseuse :
- éviter le tabagisme
- consommer alcool et café avec modération
- exercice physique régulier
- apport alimentaire suffisant en calcium et vitamines B et D
- éviter les corticoides si possible
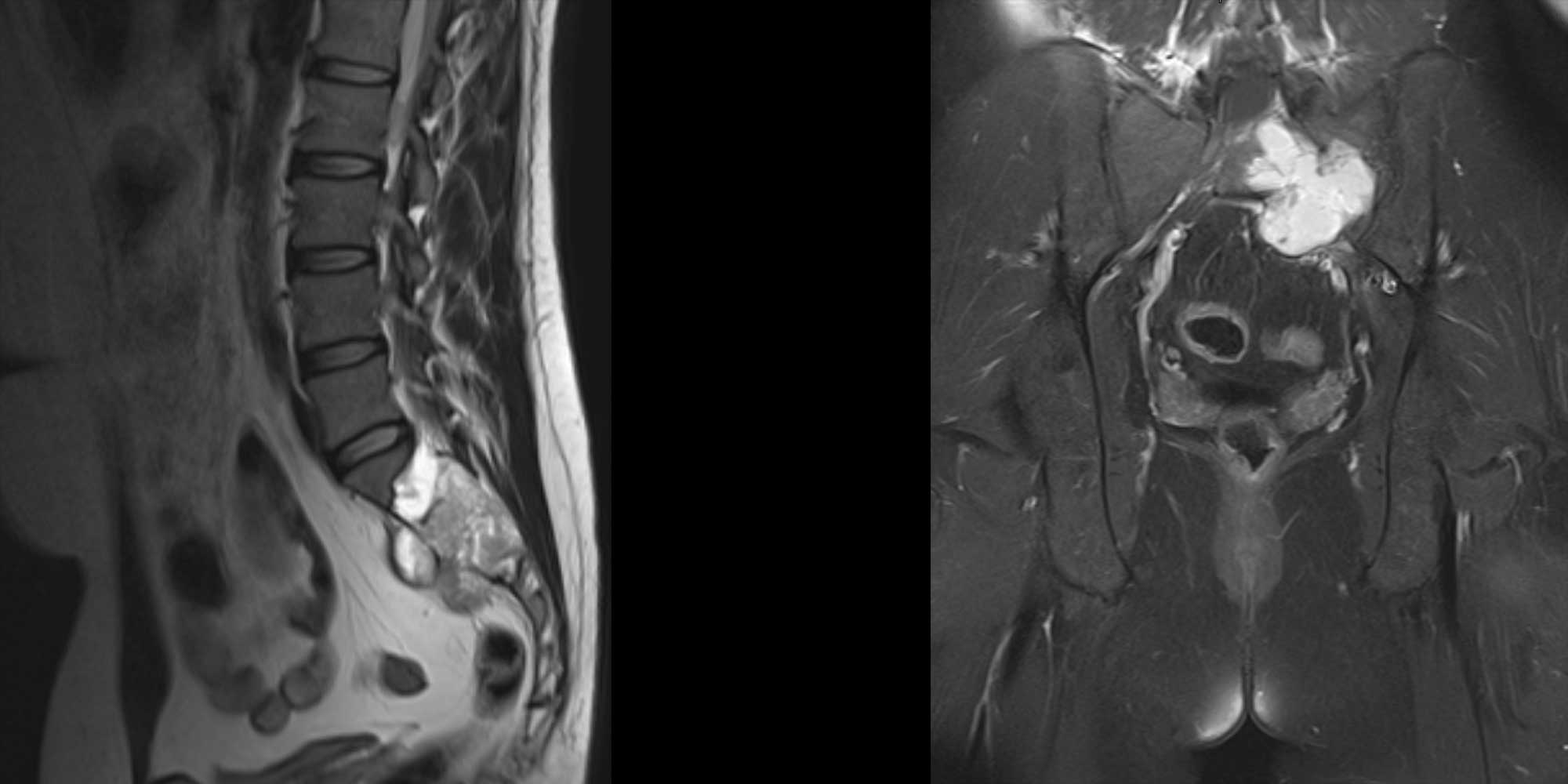
Définition et symptômes
Les tumeurs de la colonne vertébrale se divisent en tumeurs primitives/primaires et métastases. Les premières trouvent leur proviennent de la colonne vertébrale, moelle ou ses enveloppes. Les métastases correspondent à une localisation secondaire d’une tumeur originaire d’autre source ou organe.
Concernant les tumeurs primitives de la colonne et par rapport à leur position et étendu, elles peuvent être nommées :
- Extradurales (os et espace externe à la moelle et ses enveloppes)
- Intradurales et extramédullaires (à l’intérieur des enveloppes de la moelle et des nerfs mais sans l’envahir)
- Intradurales et intramédullaires (dans la moelle épinière)
N’importe le type de tumeur celle-ci fait objet d’une évaluation détaillée de l’imagerie, des symptômes et état général du patient et d’une discussion entre spécialistes chirurgiens du dos et oncologues et radiooncologues. Selon les possibilités diagnostiques suspectées, une biopsie voire résection est souvent nécessaire afin d’établir le diagnostic définitif.
La première manifestation de ces tumeurs est souvent une douleur matinale ou qui provoque un réveil pendant le sommeil. Si la moelle ou les racines nerveuses sont impliqués, des troubles de la marche, perte de force au niveau des bras, mains ou jambes, troubles de sensibilité et de dextérité ou douleurs des membres peuvent aussi survenir. Dans certains cas les tumeurs sont aussi découvertes fortuitement lors d’un bilan d’imagerie sans pour autant provoquer de symptômes.
Traitements
Certaines tumeurs comme les hémangiomes simples ne causent pas de symptômes et tendent à ne pas bouger, raisons pour lesquelles un suivi avec des imageries à répétition peut être conseillé.
D’autres tumeurs vont avoir besoin d’une biopsie pour établir le diagnostic et peuvent par la suite se montrer sensibles à la chimiothérapie et/ou radiothérapie. Le suivi se fera aussi avec une imagerie (la plupart du temps une IRM).
En cas de nouveau symptôme neurologique, lésion mettant en danger les nerfs et/ou la moelle ou lésion impliquant une destruction osseuse avec instabilité de la colonne ou entrainant une douleur sévère, la chirurgie devient une priorité. Celle-ci visera :
- Soulager la douleur
- Établir un diagnostic par les échantillons de la tumeur pris en biopsie
- Fixer la colonne en cas d’instabilité
- Libérer les nerfs et la moelle si à proximité ou déjà compressive
- Nettoyer et Établir des marges saines autour de la tumeur afin de permettre une irradiation (radiothérapie) loin de la moelle ou des nerfs- chirurgie de séparation
Les interventions chirurgicales sont sous anesthésie générale, microscope, neuromonitoring et technique mini-invasive si possible selon la taille de la tumeur.
Comme décrit ci-dessus et selon les particularités du cas, la chirurgie peut aller de la simple biopsie, à la vertébroplastie ou cyphoplastie, spondylodèse, décompression du canal ou ablation de la tumeur même et réparation de la dure-mère (enveloppe) au besoin.
Pour le cas particulier des métastases…En fonction du bilan oncologique et de la décision de l'équipe pluri-disciplinaire, une chirurgie extensive ou palliative sera pratiquée. La stabilisation chirurgicale de la colonne vertébrale peut être nécessaire en raison de l'instabilité provoquée par la tumeur elle-même ou par la chirurgie nécessaire pour l'enlever. Cela peut être fait par une approche chirurgicale par l'avant, l'arrière ou le côté de la colonne vertébrale. Cela peut impliquer de passer par le cou, la poitrine ou l'abdomen. Il est crucial que votre chirurgien soit formé à toutes ces techniques.
Le séjour typique à l'hôpital après une intervention chirurgicale pour enlever une tumeur à la colonne vertébrale est d'environ 10 jours. Une période de rééducation physique est souvent nécessaire après la chirurgie. Cela peut nécessiter un séjour dans un hôpital de réadaptation physique. La physiothérapie peut également avoir lieu en ambulatoire ou à domicile.
Le temps total de récupération après la chirurgie peut aller de trois mois à un an, en fonction de la complexité de la chirurgie. La plupart des patients se sentiront presque normaux au bout de trois à quatre mois. Cependant, le processus de guérison se poursuit plusieurs mois après la chirurgie et peut durer jusqu’à un an ou plus.
Quelles sont les implications à long terme?
Votre médecin vous suivra pendant plusieurs années afin de détecter tout signe de récurrence de votre tumeur. Cela se fait généralement avec des IRM périodiques.
Séjour, Suites opératoires et Suivi
Un suivi régulier par nous et les autres spécialistes impliqués, tels que les Oncologues et/ou Radioooncologues sera effectué afin de garantir la bonne évolution. Normalement des IRM seront répétées à ce fin.